第二节
胃肠外科相关超声检查
超声探头发射的超声波在人体组织中传播时,因不同组织密度形成不同的回波,经计算机接收处理后在荧光屏上显示为二维或三维图像。目前超声用于胃肠疾病诊断的方法包括实时二维(多普勒)超声、超声充盈剂造影、腔内超声和超声内镜等技术,三维超声在此领域尚未广泛应用。超声检查对胃肠道疾病诊断的优势是无创性和可重复性,不仅可显示胃肠壁内、壁外的病变形态和血流变化,还可定期追踪观察周围器官转移情况,患者亦乐于接受,是胃肠外科术前诊断和术后复查的重要手段。但由于超声波本身的局限性,胃肠道内的气体与内容物会对超声成像产生干扰,使其应用受到一些限制。胃肠超声造影是近些年兴起的新技术,通过超声造影剂充盈胃肠道,减少了气体与内容物对成像的干扰,从而使胃肠壁结构及其病变显示更为清晰。
【专科适应证】
1.腹部外科急症的诊断,如胃肠穿孔、消化道出血;
2.腹部闭合性损伤等;
3.胃肠道肿瘤、炎症、异物、肠系膜上动脉疾病的诊断与鉴别诊断;
4.胃肠道手术前常规检查肝、胆、脾、胰、腹膜后淋巴结情况及相应术后复查。
【禁忌证】
经腹壁常规超声检查无禁忌证。但怀疑胃肠穿孔、梗阻时禁服造影剂。
【检查前准备】
1.胃、小肠检查
禁食8~12小时,检查前晚进流质饮食。
2.结直肠检查
需排净大便,必要时提前服缓泻剂或清洁灌肠。直肠检查前应适量充盈膀胱。
【检查方法】
1.经腹壁直接检查法
探头频率3~7.5MHz,患者取仰卧、左侧或右侧卧位、坐位等,按胃肠走行顺序扫查。
2.胃肠造影剂充盈检查
检查胃、小肠时需空腹饮水500~800ml,或口服胃肠超声造影剂300~600ml,检查结直肠时向肛门内灌注温生理盐水或造影剂800~1500ml,然后经腹壁顺序扫查已经充盈的胃肠道。
3.腔内超声
将超声耦合剂50~100ml注入肛门,然后将直肠探头插入肛管,可直接显示直肠壁的病变情况。
4.介入超声
超声引导下进行病灶的穿刺活检与介入治疗,如超声引导下胃造瘘术等。
5.内镜法
包括超声胃镜、超声肠镜或超声腹腔镜。
【常见胃肠外科疾病的超声表现与诊断价值】
1.胃肠外科急症
胃肠外科急腹症发生率占急腹症的首位,超声检查作为常规急诊检查方法,如能恰当应用,在许多胃肠道急症的诊断方面可提供重要线索。但胃肠道急症时患者腹部往往高度胀气,对超声成像产生干扰,使超声检查的应用范围受到一些限制。
(1)胃肠道穿孔:
半坐位或站立位时在上腹部肝前间隙、两侧膈下出现游离气体强回声,后方伴多次反射(图5-70),同时常可探及少量腹腔积液,但很少能直接显示胃肠道穿孔的部位。
(2)急性胃扩张:
可见胃明显扩张占据整个上腹部,其内大量液体积聚形成无回声区,伴有食物残渣形成的点片状强回声。胃壁变薄,蠕动减弱(蠕动少于2次/分钟,且幅度减低),严重者蠕动消失。
(3)幽门梗阻:
可见空腹胃腔内积聚大量液体无回声,排空明显延迟,幽门管无开放征象,或在上腹部加压后见少量液体通过,胃壁蠕动可亢进或减弱。
(4)肠梗阻:
可见梗阻近端肠管扩张伴肠腔内积液、积气,远端肠管呈空虚塌陷状态。小肠梗阻时近端内径常>3cm,结肠梗阻内径常>5cm。根据扩张肠管的分布可大致判断梗阻水平,如小肠高位梗阻时,上腹部和左侧腹可见扩张的空肠回声,呈“琴键征”(图5-71);小肠低位梗阻时,回盲瓣附近扩张肠管壁较光滑(回肠);而低位结肠梗阻时在左下腹形成袋状扩张。但严重结肠梗阻时肠管明显扩张,小肠与结肠的形态常难以区分。机械性肠梗阻时近端肠管蠕动增强,扩张肠管无回声区内的强回声斑点呈往返或漩涡状流动;麻痹性肠梗阻时肠壁蠕动减弱或消失,肠管广泛扩张积气;绞窄性肠梗阻时肠管粘连坏死呈团块状,肠壁无血流信号,需结合临床表现与肠道占位性病变鉴别。国内外文献报道超声诊断肠梗阻的敏感性可达89%~96%,而且对于梗阻病因,如肿瘤、嵌顿疝等也可提供重要诊断线索。
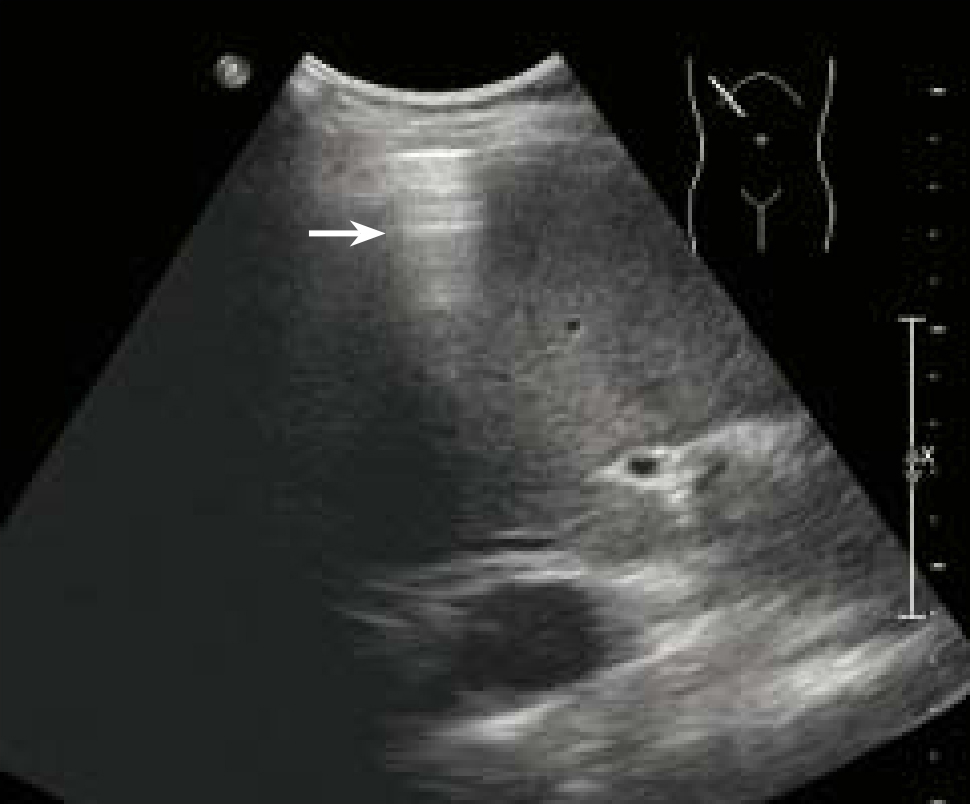
图5-70 胃穿孔腹腔游离气体
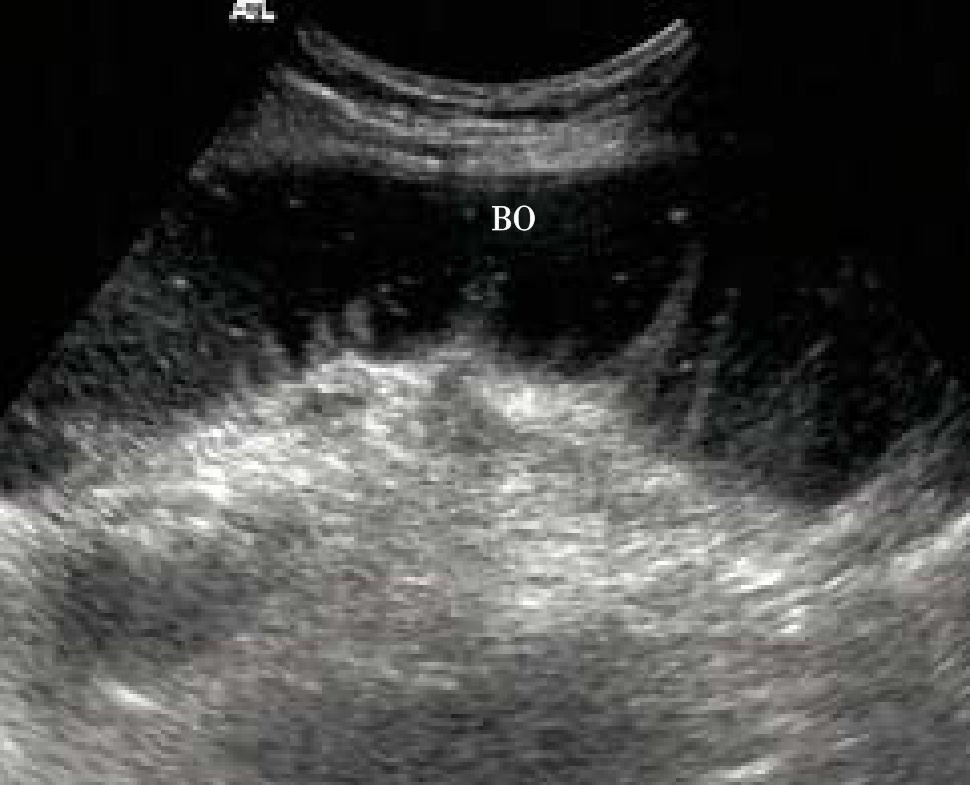
图5-71 小肠梗阻(BO)
(5)嵌顿疝:
腹股沟疝囊无回声区内可见肠管强回声(图5-72),且不能经疝环回复,内无血流信号。引起肠壁血运障碍时可出现绞窄性肠梗阻征象。
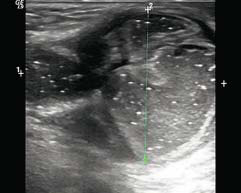
图5-72 腹股沟斜疝嵌顿
(6)肠套叠:
在超声横切面图像上显示为“ 同心圆征”(图5-73),长轴切面显示为低回声和稍强回声相间的结构。可在超声监视下,利用加温生理盐水灌肠试行复位治疗。
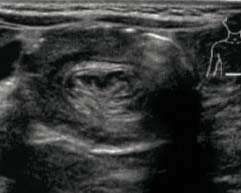
图5-73 肠套叠同心圆征
(7)急性阑尾炎:
典型者在下腹部麦氏点加压扫查时可见阑尾肿大呈“手指状”低回声(图5-74),短轴直径多为6~10mm,管腔可扩张,其内有时可见粪石强回声团和脓液点状回声。阑尾周围如出现强回声或混合性回声包块时,提示周围炎性包块或脓肿形成。因阑尾位置深在、形态差异和肠道气体的干扰,超声检查易出现假阴性。
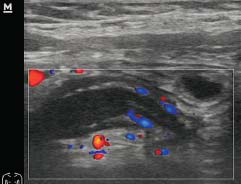
图5-74 急性阑尾炎
(8)腹部闭合性损伤:
超声检查擅长显示肝、脾、肾等实质性脏器有无破裂及腹腔积血的程度,并可实时观察腹部大血管的损伤情况。其中,显示腹腔积液(血)十分敏感,但对于实质性脏器的小挫裂伤、肝门或脾蒂部裂口不易探及。对胃肠空腔脏器损伤的诊断价值亦有限。常见腹部闭合性损伤的超声诊断要点包括:当肝、脾或肾脏包膜下出现梭形无回声区时,提示包膜下血肿;脏器实质内出现类圆形或不规则形强回声提示有新鲜出血;包膜回声中断伴有伸向实质内的无回声或低回声带,提示存在破裂伤,此时于破裂脏器周围和腹腔内可见无回声区,为积血的可靠征象。少量积血时无回声区呈窄带状,局限于肝肾间隙或脾肾间隙(图5-75),侧卧位时在腹侧最低位置;大量积血时无回声区遍布腹腔,肠管漂浮其内。腹部闭合性损伤造成胃肠道穿孔时,超声检查可见上腹部腹腔内游离气体征和少量游离积液征。腹膜后血肿的超声表现为在腹膜后间隙内出现低回声或无回声包块。外伤造成的假性腹主动脉瘤显示为在腹主动脉外侧的无回声包块,彩色多普勒可见包块内有高速血流信号射入。
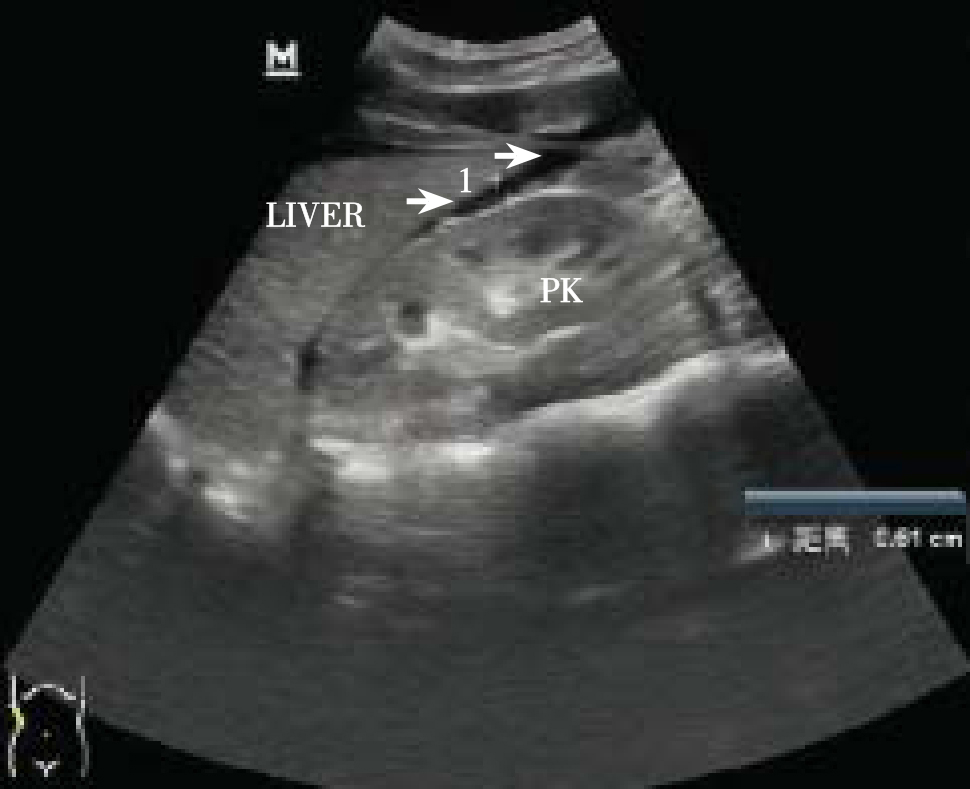
图5-75 腹腔积血(LIVER:肝脏

(9)上消化道大出血:
在病因诊断方面超声可以提供重要线索,尤其对于肝硬化的诊断有较高准确性。二维超声可观察肝脏的大小和质地、脾脏大小和有无腹水。彩色多普勒更可进一步提示门静脉高压的血流改变及侧支循环开放与否,如胃左静脉扩张的程度及有无反流、脐静脉开放、胃底静脉曲张等(图5-76)。
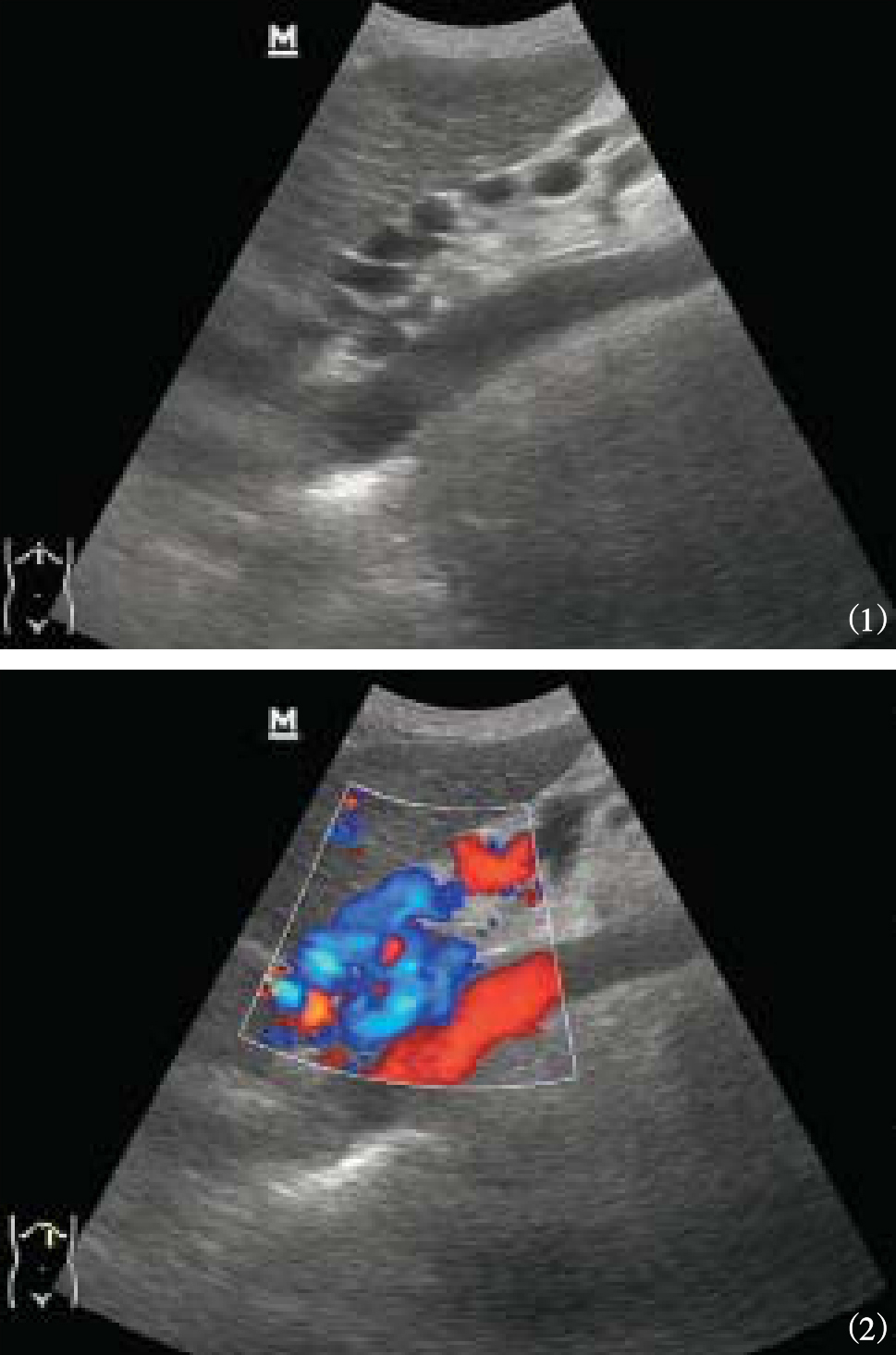
图5-76 胃底静脉曲张
(1)二维图像;(2)彩色多普勒血流图
2.胃肠道肿瘤
早期胃肠癌在常规空腹超声检查时常难以发现,但在超声造影剂充盈胃肠道后,可以发现胃肠壁异常隆起或凹陷性病灶,但需进行胃肠镜活检才能确诊。进展期恶性肿瘤在空腹超声检查时常出现“ 假肾征”或“ 靶环征”,即外周为增厚的胃肠壁低回声,中央夹杂有管腔气体强回声(图5-77)。
图5-77 肠道肿瘤假肾征
在超声造影剂充盈胃肠道后,可清晰显示病变部位、形态、浸润程度及转移情况,尤其对于胃壁的外生型肿瘤有独特的优势(图5-78)。典型进展期胃恶性肿瘤的超声表现为:肿块型呈“菜花状”凸入胃腔;溃疡型胃壁异常隆起范围>50mm,厚度>15mm,其上可见“火山口状”回声;弥漫型胃壁大部呈不对称性增厚隆起,活动僵硬,伴有不同程度的胃腔变形与狭窄。进展期肠癌在超声充盈剂造影时除具有与胃癌相似的声像改变外,病变区肠壁增厚常超过10mm,并伴有不同程度的肠道狭窄与梗阻声像。
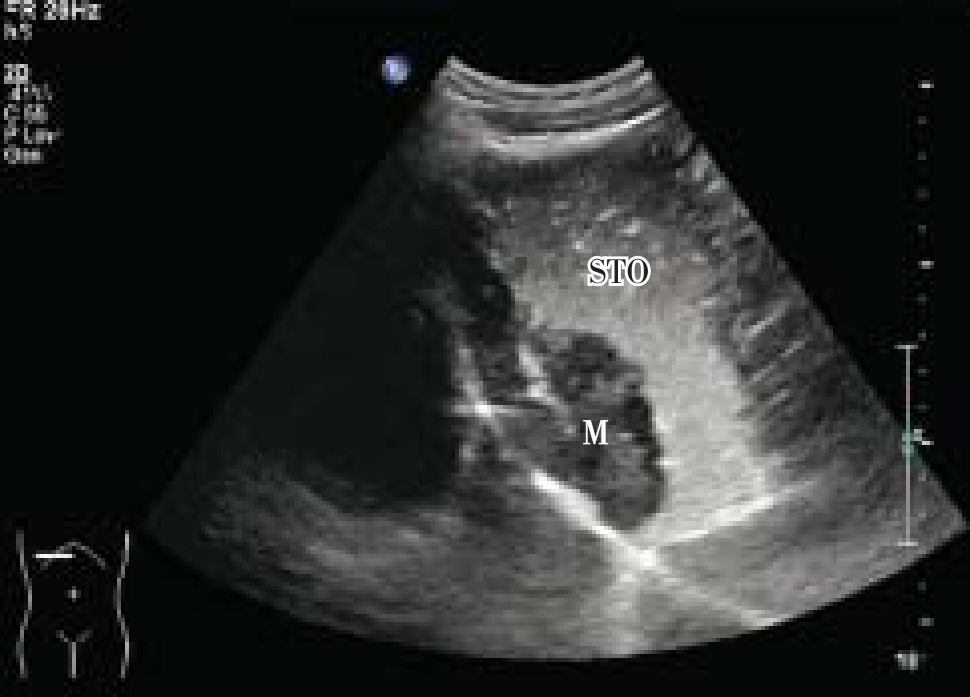
图5-78 胃癌超声造影(STO:胃

3.肠系膜上动脉疾病
急性肠系膜上动脉闭塞可造成肠管急性缺血坏死,患者起病急骤,临床上因缺乏特异性症状与体征而难于早期诊断。选择性动脉造影是诊断本病的最可靠方法。彩色多普勒超声可用于筛选性检查。在腹主动脉长轴切面上,彩色多普勒可以显示肠系膜上动脉的起始段,如此处栓子阻塞或血栓形成导致急性肠系膜上动脉狭窄或闭塞时,管腔内充填低回声斑点,血流信号变细或无血流通过(图5-79)。脐周小肠壁广泛增厚呈低回声,肠壁内亦无血流显示。
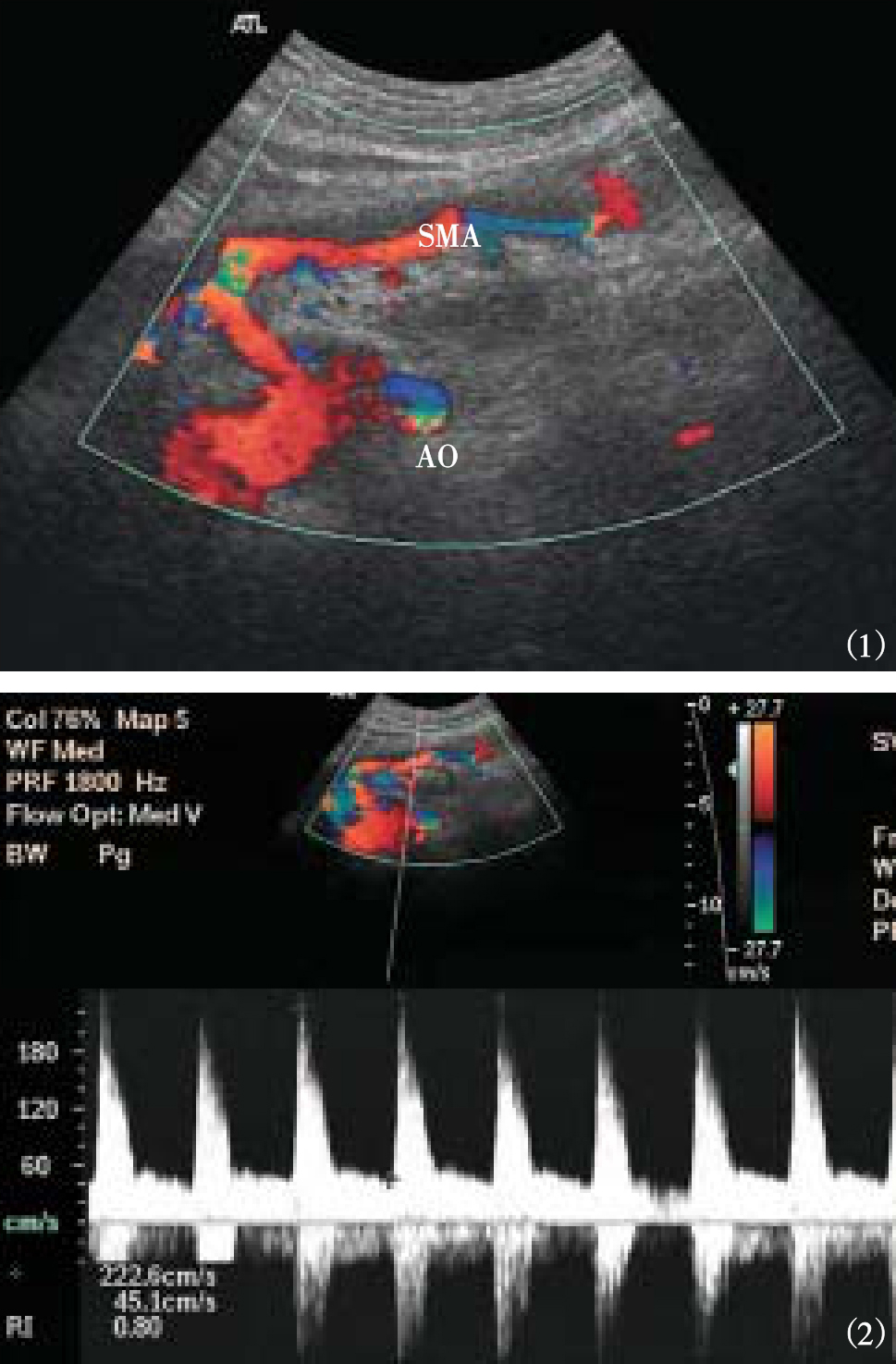
图5-79 肠系膜上动脉狭窄
(1)彩色多普勒血流图;(2)脉冲多普勒频谱图(AO:腹主动脉,SMA:肠系膜上动脉)
肠系膜上动脉综合征是由于肠系膜上动脉与腹主动脉的夹角过小,十二指肠水平部受压,造成近端肠管扩张。以往本病只能借助X线上消化道造影或CT诊断。超声检查作为诊断本病的新手段,目前临床应用尚不广泛。有文献报道该病典型超声表现为,可见肠系膜上动脉与腹主动脉间夹角过小,进食后十二指肠球部和降部肠腔明显扩张,可见频繁逆蠕动,胃内容物通过幽门顺利,但在十二指肠末端难以进入升部和空肠。患者取胸膝卧位后,肠系膜上动脉与腹主动脉间夹角变大,十二指肠内淤积可缓解。
(吴瑛)
参考文献
[1] American Institute of Ultrasound in Medicine.AIUM practice guideline for the performance of an ultrasound examination of the abdomen and/or retroperitoneum[J]. J Ultrasound Med,2012,31(8):1301-1312.
[2] Shi H,Yu XH,Guo XZ,et al. Double contrast-enhanced two-dimensional and three-dimensional ultrasonography for evaluation of gastric lesions[J]. World J Gastroenterol,2012,18(31):4136-4144.


