第二节
腹腔镜胃肠手术麻醉
腹腔镜胃肠外科在近二十余年取得了突出成就,已从最初的阑尾切除术扩大到各类良恶性疾病的治疗。胃肠外科中老龄患者较多,合并情况较复杂,如恶性肿瘤引起的贫血和营养不良、肠梗阻导致的水电解质平衡紊乱等,使麻醉风险大大增加。腹腔镜胃肠手术涉及范围广,解剖和重建复杂,且胃肠道游离度大,手术难度大,术中要求充足的腹内空间,故对麻醉的要求高,包括麻醉深度、肌松程度、患者内环境维持等,要求麻醉医师具备丰富的临床经验,熟知气腹状态下的病理生理改变,并能应付突发情况。
一、术前准备
1.对患者的评估
仔细复习病史,了解疾病发作史、心脏病病史、高血压病史、凝血系统病史、呼吸系统病史、药物治疗史及过敏史等;常规检查及其他必要检查,包括血、尿、便常规,出凝血时间,血电解质,肝肾功能,胸透或胸片,心电图;大于60岁者或有慢性心肺疾病者应做动脉血气分析、肺功能检查,评估心功能等级并做ASA分级,ASA Ⅰ~Ⅱ级的患者对体位及气腹的影响一般都能耐受,但心肺储备功能受损的ASA Ⅲ~Ⅳ级患者可能发生严重并发症。
2.积极纠治各种合并症
胃肠外科患者合并症多且复杂,如心肺疾病、糖尿病、高血压等,有些是此次疾病引起的后果,如贫血、营养不良、水电解质平衡紊乱、休克等。术前积极治疗合并症对降低麻醉风险,提高患者耐受力,改善预后都至关重要。
3.肠道准备
择期手术应禁食8小时,禁水6小时,以避免术中呕吐和误吸。除时间短、对生理干扰较小的手术外,如腹腔镜阑尾切除、疝修补术等,其他胃肠手术前均应常规置胃管,进行胃肠减压,预防胃反流和误吸。
4.麻醉的选择
腹腔镜手术应选择气管插管全身麻醉,其优点是安全、可控性强、患者舒适,可使用肌松药,循环紧闭机控呼吸可保证适当的通气和氧合,足够的麻醉深度和良好肌松,也有利于控制膈肌活动,便于手术操作。
喉罩麻醉在腹腔镜手术中是否适用仍存在争议。有观点认为喉罩通气会使胃内压升高,易致反流误吸,但笔者认为对于某些无严重合并症患者,若所行腹腔镜手术时间短,无反流危险因素存在时,如诊断性探查、阑尾切除、疝修补等手术,喉罩麻醉是安全的。其具备全麻的优点,而无气管插管时的剧烈血流动力学波动和拔管时的强烈呛咳,苏醒更加平稳舒适(图7-1)。
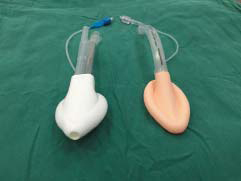
图7-1 喉罩
某些地区因经济条件限制,下腹部腹腔镜手术仍在使用硬膜外麻醉,这种做法安全性欠缺,患者在气腹状态下会有强烈不适,常需强效麻醉镇痛药辅助。多数麻醉医生不主张使用该方法。局部麻醉只能在某些腹腔镜诊断性探查中使用。
5.术前用药
为了便于麻醉诱导和实施,维持患者围术期稳定,常在麻醉前给予一定的药物,包括:①镇静药,可解除紧张焦虑情绪,减少麻醉诱导药用量,如咪达唑仑;②抗胆碱药,可减少胃液及唾液分泌,预防反流和误吸,如阿托品;③止吐药,恩丹西酮能明显减少围术期的恶心呕吐;④抗酸药,如H 2 受体阻滞剂,能降低胃酸,有利于减少呕吐反应;⑤扩容剂,手术中腹内压增高及头高位会影响静脉回流,可能引起血压下降,因此建议在麻醉诱导之前适当扩容,可静脉输入5~10ml/kg的晶体液。
二、麻醉的诱导和实施
由于腹腔镜胃肠手术时间较长,且患者多存在不同程度的合并症,应尽量选择对机体功能干扰小、能迅速清除、术后残存作用低的药物,以确保术中完善的麻醉和术后快速复苏。诱导药物通常使用异丙酚复合芬太尼,辅以肌松剂来实施插管。麻醉维持常用静吸复合麻醉。可选的吸入麻醉剂有异氟烷、七氟烷和地氟烷。其中地氟烷气/血分配系数低,可避免蓄积,复苏快,且对平均动脉压(MAP)、外周血管阻力(SVR)及心肌收缩力影响小,能增加冠脉血流量,是比较理想的吸入麻醉剂。在吸入麻醉同时使用瑞芬太尼(雷米芬太尼),可使所需的呼气末肺泡浓度降低约50%,且可减少吸入麻醉药对心肌收缩的抑制作用。肌肉松弛剂有助于达到理想的气腹,中短效且无心血管影响的肌松药是最佳选择,目前多用的是维库溴铵和顺阿曲库铵。术中根据PETCO 2 或PaCO 2 来调整呼吸频率和潮气量,如PETCO 2 或PaCO 2 过高,可适当调快呼吸频率和加深潮气量。
近年来,在短时腹腔镜手术中也开始采用异丙酚复合瑞芬太尼行全凭静脉麻醉(TIVA)及靶控输注(TCI)技术。异丙酚起效快,苏醒迅速而彻底,还有明显的止吐作用。瑞芬太尼是一种超短效吗啡类药物,具备独特的药代动力学特点,可用于整个手术过程,停药后无代谢延迟作用。这两种药物被公认为静脉全麻中的黄金搭档。
麻醉管理中几个需要注意的问题:
1.腹腔镜手术应更加重视呼吸循环功能监测。基本监护应包括ECG、NIBP、血氧饱和度(SpO 2 )和PETCO 2 (图7-2)。对于复杂而时间较长的手术,以及某些特殊患者,还应进行有创动脉血压、中心静脉压、动脉血气分析、体温、肌松程度等的监测。
2.应随时注意气管内插管的位置,因气腹后横膈抬高可致气管插管移位造成单肺通气。
3.严格预防术中反流误吸。胃肠外科患者本身因胃肠道疾患而存在不同程度的梗阻,导致胃肠内压力增高,而气腹进一步使胃内压升高,使反流误吸的几率大大增加。
4.对伴有心脏疾病的患者,应该用更低的气腹压力(8~10mmHg)。正常情况下,引起血流动力学轻微波动的腹内压阈值为12mmHg,而对于心脏病患者,一个轻微波动就可能造成严重后果。
5.在腹腔镜手术中应缓慢改变患者体位,尤其头低位可使FRC和肺顺应性下降。对老年和过度肥胖患者,机械通气中可给予少许PEEP。
6.应避免使用氧化亚氮(N 2 O),氧化亚氮可引起空肠扩张,并造成气体栓子溶解延迟。
三、术后处理
腹腔镜手术对循环、呼吸的干扰可持续至术后,包括外周阻力升高和循环高动力状态、高碳酸血症和低氧血症等,所以仍需建立基本监护,并常规吸氧。对高风险手术患者,如伴有慢性阻塞性肺疾病(COPD)、哮喘、缺血性心脏病、过度肥胖、老年患者等,应格外警惕,术后严密监护,及时发现和处理可能的并发症,必要时需送ICU监护治疗。术前应用恩丹西酮,术中应用丙泊酚,可减少术后恶心呕吐。术后内脏牵拉痛、肩部不适与膈肌受牵拉有关,腹腔残余CO 2 亦可加重术后疼痛,故手术结束前应充分冲洗腹腔,尽量排尽气体,可以减轻术后疼痛。
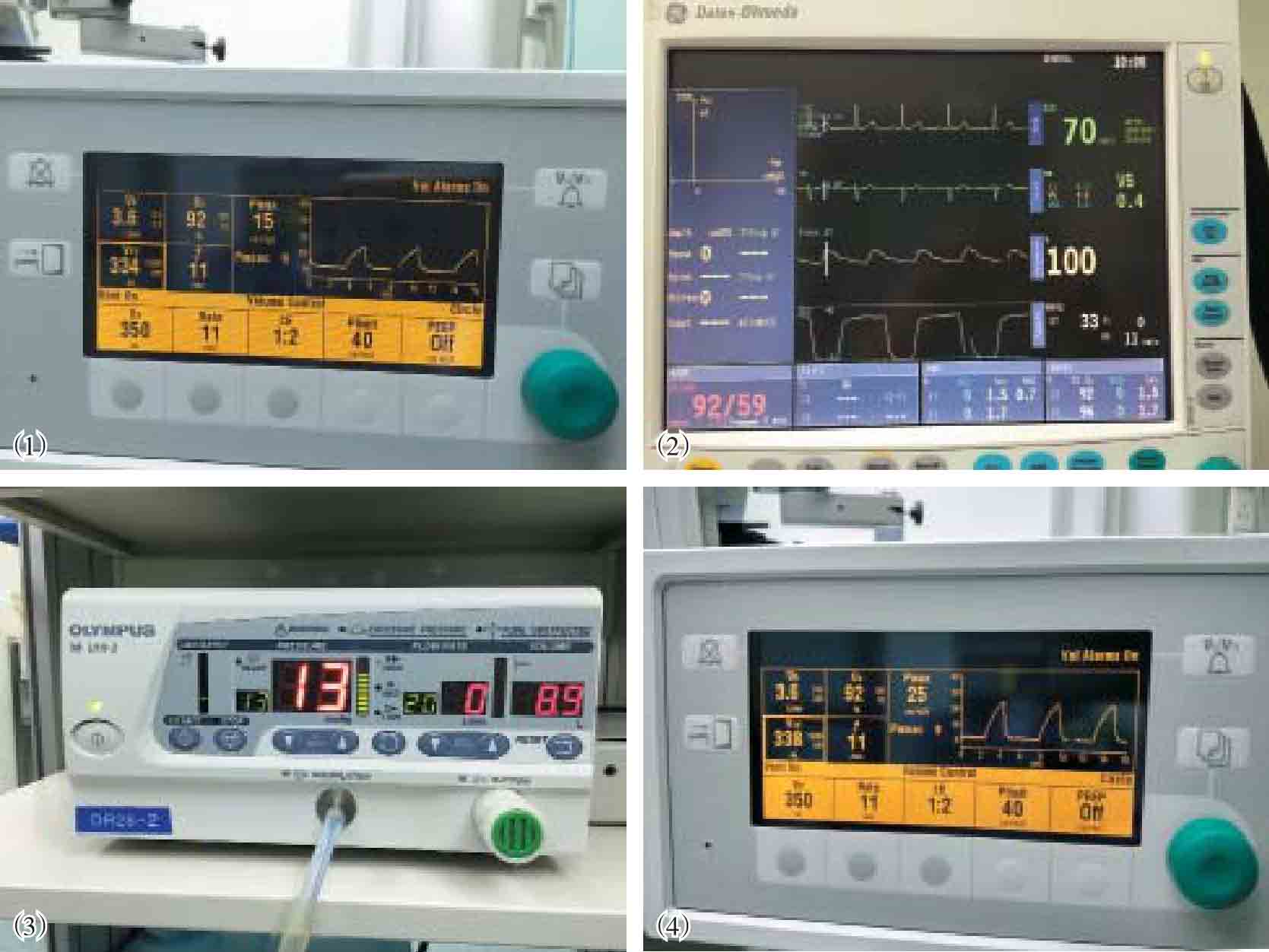
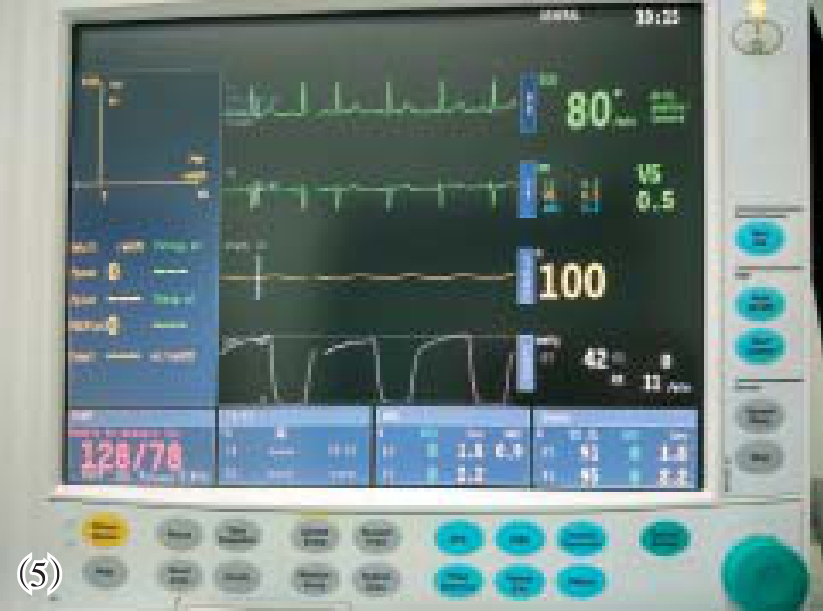
图7-2 基本监护指标
(1)气腹前呼吸参数;(2)气腹前呼吸末CO 2 ;(3)气腹压力;(4)气腹后呼吸参数;(5)气腹后呼吸末CO 2


