第二节
皮肤检查
检查皮肤应在自然光线下进行,一般通过视诊观察,除检查外露皮肤,还应检查躯干皮肤,同时应配合触诊获得全面印象,方能得到正确的诊断。
一、皮肤弹性
皮肤弹性(skin elasticity)与年龄、营养状态、皮下脂肪及组织间隙含液量有关。儿童与青年皮肤紧张富有弹性;中年以后皮肤逐渐松弛,弹性减弱;老年皮肤组织萎缩,皮下脂肪减少,弹性减退。检查时,常取手背或前臂内侧部位,用拇指和食指将皮肤捏起,正常人于松手后皮肤皱褶迅速平复。弹性减弱时皱褶平复缓慢,见于长期消耗性疾病或严重脱水的患者。发热时血液循环加速,周围血管充盈,皮肤弹性可增加。
二、皮肤颜色
皮肤颜色(skin colour)与种族、遗传有关。同一种族的皮肤颜色与毛细血管的分布、血液的充盈度、含血量、色素量、皮下脂肪的厚薄及腺体分泌情况有关。正常人黏膜红润,皮肤颜色差异虽较大但都有光泽。中国人健康的皮肤是微黄略透红润,室外工作者略黑。临床上常见的皮肤颜色异常如下。
1.发红(redness) 皮肤发红是由毛细血管扩张充血、血流加速及红细胞数量增多所致。生理情况下,见于饮酒、日晒、运动、情绪激动等。病理情况下见于发热性疾病,如肺炎链球菌肺炎、肺结核、猩红热、阿托品及一氧化碳中毒等。一氧化碳中毒患者的皮肤黏膜呈樱桃红色。皮肤持久性发红可见于库欣(Cushing)综合征及真性红细胞增多症。
2.苍白(pallor) 皮肤黏膜苍白可由贫血、末梢毛细血管痉挛或充盈不足引起,常见于贫血、寒冷、惊恐、休克、虚脱以及主动脉瓣关闭不全等。检查时,应结合甲床、掌纹、眼睑结膜、口腔黏膜及舌质的颜色,综合判断。只有肢端苍白者,可能与肢体血管痉挛或阻塞有关,如雷诺病、血栓闭塞性脉管炎。
3.黄染(stained yellow) 皮肤黏膜呈不正常的黄色,称为黄染。皮肤黄染主要见于因胆红素浓度增高引起的黄疸(jaundice)。黄疸早期或轻微时见于巩膜及软腭黏膜,较明显时才见于皮肤。黄疸见于肝细胞损害、胆道阻塞或溶血性疾病。
过多食用胡萝卜、南瓜、橘子等,使胡萝卜素在血中的含量增加,可使皮肤黄染,但发黄的部位多在手掌、足底皮肤,一般不发生于巩膜和口腔黏膜。长期服用带有黄颜色的药物,如阿的平、呋喃类等也可使皮肤发黄,严重者可表现巩膜黄染,但这种巩膜黄染以角膜缘周围最明显,离角膜缘越远黄染越浅,这是与黄疸鉴别的重要特征。
4.发绀(cyanosis) 是指皮肤黏膜呈青紫色。主要因单位容积血液中还原血红蛋白增多(>50g/L)所致。发绀的常见部位为舌、唇、耳郭、面颊和指端。广义的发绀也包括少数由异常血红蛋白衍化物(高铁血红蛋白、硫化血红蛋白)所致的皮肤、黏膜青紫现象。可见于心、肺疾病,亚硝酸盐中毒等。参见第一章第六节。
5.色素沉着(pigmentation) 由于表皮基底层的黑色素增多,以致部分或全身皮肤色泽加深,称为色素沉着。生理情况下,身体的暴露部分,以及乳头、腋窝、生殖器官、关节、肛门周围等处皮肤色泽较深。如这些部位的色泽明显加深,或其他部位出现色素沉着,则为病理现象。全身性色素沉着多见于慢性肾上腺皮质功能减退,有时也见于肝硬化、肝癌晚期、肢端肥大症、黑热病、疟疾等。使用某些药物如砷剂、抗癌药等,可引起不同程度的皮肤色素沉着。放射治疗亦可使局部皮肤色素沉着。妇女在妊娠期,面部、额部可出现棕褐色对称性色素斑片,称为妊娠斑(cyasma);老年人全身或面部也可出现散在的斑片,称老年斑(senile plaque)。
6.色素脱失(achromoderma) 指皮肤色素局限性或全身性减少或缺失。当缺乏酪氨酸酶导致酪氨酸不能转化为多巴而形成黑色素时,即可发生色素脱失。
(1)白癜(vitiligo):是后天性皮肤黏膜色素局限性脱失,可能与遗传、自身免疫等因素有关。为多形性大小不等的色素脱失斑片,发生后可逐渐扩大,但进展较慢,无自觉症状,也不引起生理功能改变。见于白癜风(图4-5),偶见于甲亢、肾上腺皮质功能减退及恶性贫血等。
(2)黏膜白斑(leukoplakia):是一种发生于口腔黏膜或女性外阴部黏膜的增生性、白色角化性损害,呈圆形、椭圆形色素脱失斑片,面积一般不大。因可继发鳞癌,通常认为是一种癌前病变。
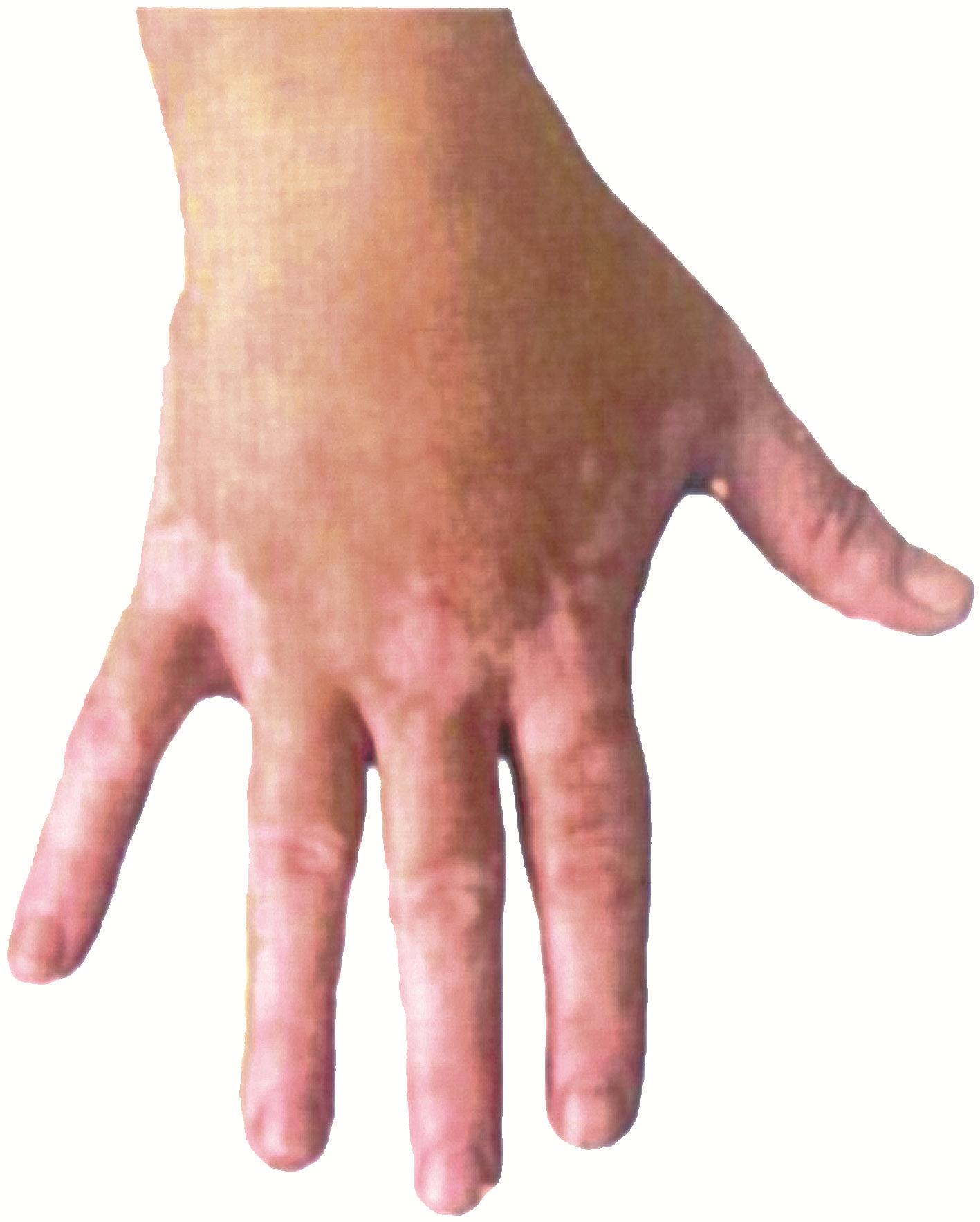
图4-5 白癜风
(3)白化症(albinismus):属常染色体隐性遗传性疾病,可能是患者组织中黑色素细胞内缺乏酪氨酸酶,因而不能形成黑色素。临床表现为皮肤呈白色或淡红色,毛发很白或为淡黄色,虹膜及瞳孔呈浅红色,并且羞明。部分患者有屈光不正、斜视和眼球震颤等症状,少数白化症患者智力低下,体格发育不良。
三、湿度与出汗
皮肤的湿度(moisture)与汗腺分泌功能有关。在气温高、湿度大的环境里出汗增多是生理调节功能所致。病理情况下可有出汗增多,如风湿热、结核病、甲状腺功能亢进症、佝偻病、布氏菌病等。盗汗(夜间睡后出汗)见于肺结核活动期。冷汗(手脚皮肤发凉、大汗淋漓)见于休克与虚脱。阵发性出汗见于自主神经功能紊乱。发热期出汗多见于风湿病、结核病、布氏菌病。无汗时皮肤异常干燥,见于维生素A缺乏症、黏液性水肿、硬皮病和脱水等。
四、皮疹
皮疹(rash)常见于传染病、皮肤病、药物及其他一些物质的过敏反应,多为全身性疾病的表现之一,是临床诊断某些疾病的重要依据。检查时应注意皮疹出现与消失的时间、发展顺序、分布部位、形状及大小、颜色、压之是否褪色、平坦或隆起、有无瘙痒(pruritic)和脱屑(desquamation)等。常见皮疹如下。
1.斑疹(macula) 只是局部皮肤发红,一般不高出皮肤。见于麻疹初起、斑疹伤寒、丹毒、风湿性多形性红斑等。
2.玫瑰疹(rose spots) 是一种鲜红色的圆形斑疹,直径2~3mm,由病灶周围的血管扩张所形成,压之褪色,松开时又复现。多出现于胸腹部。对伤寒或副伤寒具有诊断意义。
3.丘疹(papule) 直径小于1cm,除局部颜色改变外还隆起皮面,为局限、充实的浅表损害。见于药物疹、麻疹、猩红热及湿疹等。
4.斑丘疹(maculopapule) 在丘疹周围合并皮肤发红的底盘,称为斑丘疹。见于风疹、猩红热、湿疹及药物疹等。
5.荨麻疹(urticaria) 又称风团块,是由于皮肤、黏膜的小血管反应性扩张及渗透性增加而产生的一种局限性暂时性水肿。主要表现为边缘清楚的红色或苍白色的瘙痒性皮肤损害。出现得快,消退也快,消退后不留痕迹,是速发的皮肤变态反应所致。见于各种异性蛋白性食物或药物过敏。
五、皮下出血
病理情况下可以出现皮下出血(subcutaneous hemorrhage)。皮肤或黏膜下出血,出血面的直径小于2mm者,称为瘀点(petechia);皮下出血直径在3~5mm者,称为紫癜(purpura);皮下出血直径>5mm者,称为瘀斑(ecchymosis);片状出血并伴有皮肤显著隆起者,称为血肿(hematoma)。小的出血点容易和小红色皮疹或小红痣相混淆,但皮疹压之褪色,出血点压之不褪色,小红痣加压虽不褪色,但触诊时可稍高出平面,并且表面发亮。皮肤黏膜出血常见于造血系统疾病、重症感染、某些血管损害的疾病以及某些毒物或药物中毒等。
六、蜘蛛痣
蜘蛛痣(spider angioma)是皮肤小动脉末端分支性扩张所形成的血管痣,因形似蜘蛛而得名(图4-6)。蜘蛛痣出现部位多在上腔静脉分布区,如面、颈、手背、上臂、前胸和肩部等处。大小可由针头大到直径数厘米不等。检查时除观察其形态外,可用铅笔尖或火柴杆等压迫蜘蛛痣的中心,如周围辐射状的小血管随之消退、解除压迫后又复出现,则证明为蜘蛛痣。蜘蛛痣的发生一般认为与雌激素增多有关。肝功能障碍使体内雌激素灭活能力减退,常见于慢性肝炎、肝硬化时。健康妇女在妊娠期间、月经前或月经期偶尔也可出现蜘蛛痣。
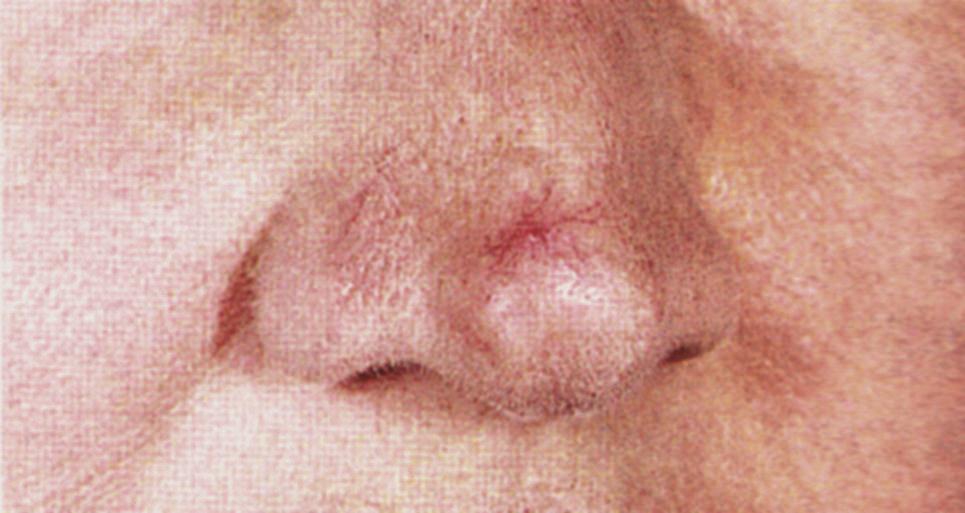
图4-6 蜘蛛痣
慢性肝病患者手掌大、小鱼际处常发红,加压后褪色,称为肝掌(liver palms)。肝掌的发生机制与蜘蛛痣相同。
七、皮下结节
检查皮下结节(subcutaneous nodules)时应注意大小、硬度、部位、活动度、有无压痛。位于关节附近或长骨骺端的圆形硬质小结,无压痛,对称性分布,多为风湿小结。血尿酸浓度升高,尿酸盐结晶沉积在耳廓、指(趾)关节、掌指及跖趾关节周围等处,形成局部隆起的、大小不一的黄白色赘生物,多为痛风结节,又称痛风石,是痛风的特征性表现。位于皮下肌肉表层的豆状硬韧小结,圆形或椭圆形,表面光滑,可推动,无压痛,多为猪带绦虫囊尾蚴结节。如沿末梢动脉分布,且双侧发生不对称,质硬,有压痛,多为结节性多动脉炎。在指尖、足趾、大小鱼际肌处出现的豌豆大小的红色或紫色的痛性结节,称为Osler小结,常见于亚急性感染性心内膜炎。反复出现的游走性皮下结节,边界不清而水肿明显伴痒感,见于肺并殖吸虫病。无明显局部症状而生长迅速的皮下结节,见于肿瘤所致的皮下转移。
八、水肿
皮下组织的细胞内及组织间隙液体积聚过多,称为水肿(edema)。轻度水肿单靠视诊不易发现,一般体重增加5kg后方可发现。检查有无水肿时,可用手指按压被检查部位皮肤(通常是胫骨前缘)3~5秒。手指按压后凹陷不能很快恢复者,称为凹陷性水肿(pitting edema)。黏液性水肿及象皮肿(丝虫病所致)指压后无组织凹陷,称非凹陷性水肿(non-pitting edema)。黏液性水肿(myxedema)常见部位为颜面、锁骨上、胫前内侧及手背皮肤,皮肤干燥、粗糙,见于甲状腺功能减退症。象皮肿(elephantiasis)见于丝虫病,表现为下肢不对称性皮肤增厚、粗糙,毛孔增大,有时出现皮肤皱褶,也可累及阴囊、大阴唇及上肢等部位。
全身性水肿(anasarca)常见于肾炎和肾病综合征、心力衰竭(尤其是右心衰竭)、肝硬化无代偿期和营养不良等;局限性水肿(localized edema)可见于局部炎症、外伤、过敏、血栓形成所致的毛细血管通透性增加,静脉或淋巴回流受阻。
九、溃疡与瘢痕
1.溃疡(ulcer) 指皮肤或黏膜深层真皮或皮下组织的局限性缺损,常见原因有创伤性、感染性及癌性,要注意溃疡大小、形状、部位、颜色、边缘、基底、分泌物及发展过程。
内踝上方等部位的小腿溃疡,常见于静脉周围炎、血栓性静脉炎或复发性蜂窝组织炎。口腔、外生殖器及肛门等部位的小溃疡并逐渐愈合成卵圆形或不规则形,边缘呈潜行性,基底有高低不平的苍白色肉芽组织,分泌物或苔膜中可查到结核杆菌者,为溃疡型皮肤结核。外生殖器出现的圆形或卵圆形溃疡,边缘不整齐,基底柔软为肉芽组织,其表面覆盖有灰黄色脂性脓苔或脓性分泌物间杂坏死组织,有恶臭,易出血,溃疡周围皮肤潮红,为软下疳(chancroid)。软下疳是由杜克雷嗜血杆菌经性接触传播的急性、疼痛性、多发性阴部溃疡。边缘锐利如凿状,质硬,基底有坏死组织及树胶样分泌物的无痛性溃疡,常为梅毒性溃疡。
2.瘢痕(scar) 指真皮或深部组织外伤、手术或病变愈合后,新的结缔组织和上皮细胞增生的斑块,代替失去的皮肤组织。表皮低于周围正常皮肤者,为萎缩性瘢痕(atrophic scar);高于周围正常皮肤者,为增生性瘢痕(hyperplastic scar)。瘢痕也常为曾患过某些疾病提供证据,如皮肤疖肿、淋巴结核、某些手术等,均可在相应部位遗留有瘢痕。
十、毛发
毛发(hair)的颜色、曲直可因种族而不同,毛发的分布、多少和变化对临床诊断有辅助意义。男性体毛较多,阴毛分布呈菱形,以耻骨部最宽,上方尖端可达脐部,下方尖部可延至肛门前方。女性阴毛多呈倒三角形分布,体毛较少。人到中年以后由于毛发根部的血运和细胞代谢减退,头发可逐渐减少或色素脱失,形成秃顶、光泽减退或苍白。另外,家族遗传、营养状况和精神状态都可使毛发发生改变。
病理性毛发稀少(hypotrichosis)常见的原因:①头部皮肤疾病,如脂溢性皮炎,呈不规则脱发,但以顶部为著。②神经营养障碍,如斑秃(alopecia areata),脱发多为圆形,范围大小不等,也有全秃者,发生突然,与精神因素有关,可以再生。③某些发热性疾病后,如伤寒可致弥漫性脱发。④某些内分泌疾患,如甲状腺功能减退症、垂体前叶功能减退等。席汉综合征不仅眉毛、头发脱落,同时有腋毛、阴毛的脱落。⑤理化因素性脱发,如过量的放射线、某些抗癌药物(如环磷酰胺等)的使用。
某些疾病也可使毛发增多(hypertrichosis or hirsutism),如库欣综合征或长期使用肾上腺皮质激素者,女性患者除一般体毛增多外,还可呈男性体毛分布,生长胡须。


