第二节
胸廓、胸壁与乳房检查
一、胸廓检查
(一)正常胸廓
胸廓由12个胸椎、12对肋骨、胸骨、锁骨和它们之间的连接共同构成。胸廓具有一定的弹性和活动性,起着支持、保护胸腔及腹腔器官的作用,并参与呼吸运动。正常胸廓近似圆锥形,上部窄而下部宽,两侧大致对称;成人胸廓前后径较横径(左右径)短,前后径与横径之比约为1∶1.5,小儿和老年人前后径略小于或等于横径,故呈圆柱形(图7-3)。
(二)异常胸廓
1.桶状胸(barrel chest) 胸廓的前后径增大,以至与横径几乎相等,甚至超过横径,胸廓呈圆桶形。肋骨的倾斜度减小几乎呈水平位。肋间隙增宽,有时饱满。锁骨上、下窝展平或突出,颈短肩高,腹上角增大呈钝角,胸椎后凸。桶状胸常见于慢性阻塞性肺疾病及支气管哮喘发作时,由两肺过度充气、肺体积增大所致,亦可见于一部分老年人及矮胖体型的人(图7-3、图7-4)。
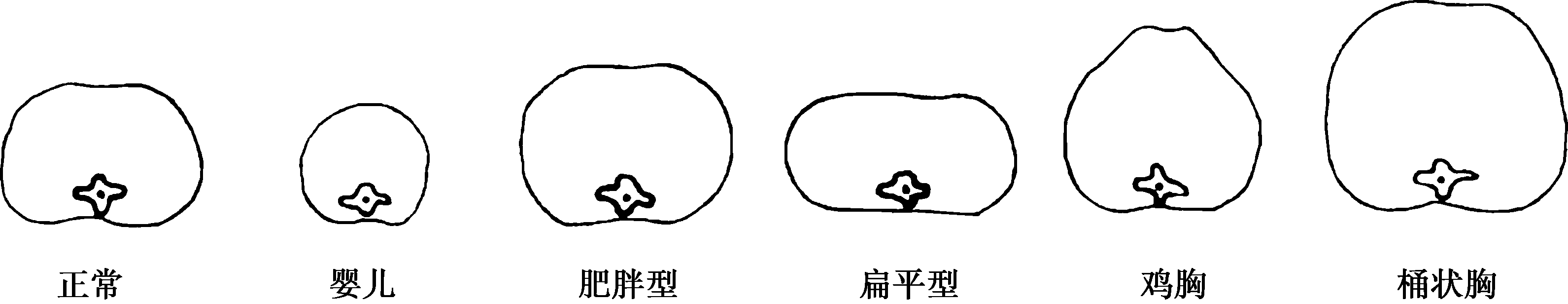
图7-3 胸廓的前后径与横径
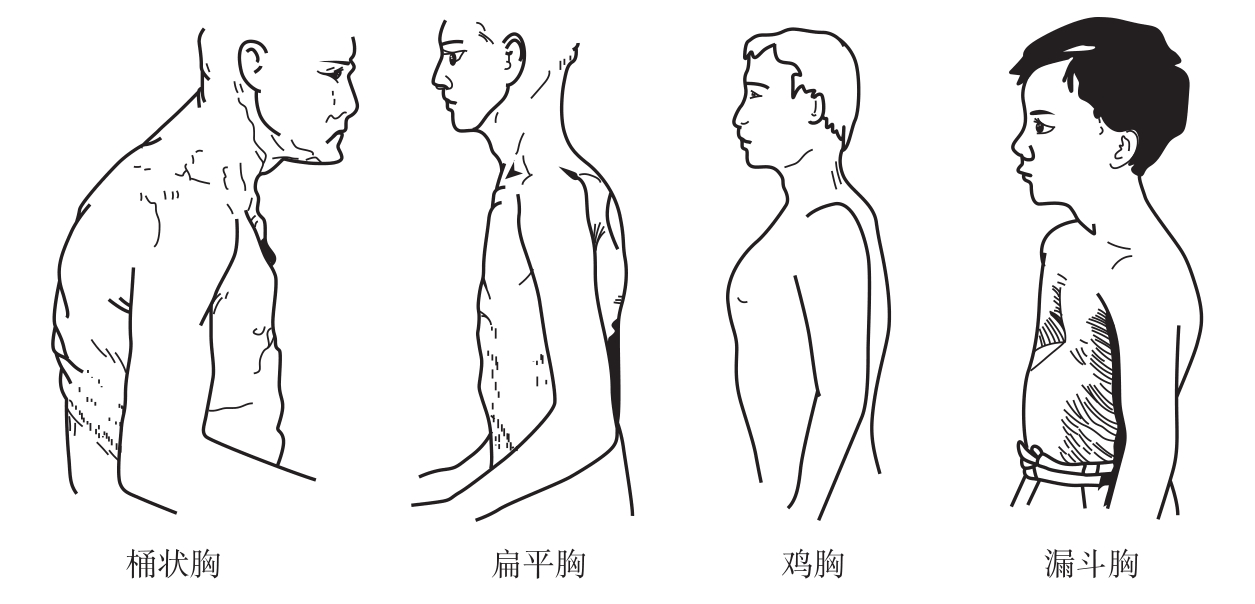
图7-4 异常胸廓
2.扁平胸(flat chest) 胸廓扁平,前后径常不到横径的一半。肋骨的倾斜度增加,肋间隙较窄,肋下缘较低,腹上角呈锐角。颈部细长,锁骨突出,锁骨上、下窝凹陷。见于瘦长体型者,也可见于慢性消耗性疾病,如肺结核等。
3.鸡胸(pigeon breast) 为佝偻病所致的胸部病变,多见于儿童。胸骨特别是胸骨下部显著前凸,两侧肋骨凹陷,胸廓前后径增大而横径缩小,胸廓上下径较短,因形似鸡胸而得名,又称佝偻病胸(rachitic chest)。有时肋骨与肋软骨交接处增厚隆起呈圆珠状,在胸骨两侧排列成串珠状,称为佝偻病串珠(rachitic rosary)。前胸下部膈肌附着处,因肋骨质软,长期受膈肌牵拉可向内凹陷,而下部肋缘则外翻,形成一水平状深沟,称肋膈沟(即Harrison groove)。
4.漏斗胸(funnel chest) 胸骨下端剑突处内陷,有时连同依附的肋软骨一起内陷而形似漏斗,称为漏斗胸。见于佝偻病、胸骨下部长期受压者,也有原因不明者。
5.胸廓一侧或局限性变形
(1)胸廓膨隆:一侧胸廓膨隆多伴有肋间隙增宽,若同时有呼吸运动受限,气管、心脏向健侧移位,见于一侧大量胸腔积液、气胸、液气胸、胸内巨大肿物。病侧呼吸功能严重障碍者,健侧可呈代偿性肺气肿而隆起。局限性胸壁隆起,见于心脏肥大、大量心包积液、主动脉瘤、胸内或胸壁肿瘤、胸壁炎症、皮下气肿等。肋骨软骨炎常发生在肋骨与肋软骨交接处,可有一个或多个菱形痛性较硬包块,疼痛可持续数周至数月。肋骨骨折时,可见骨折部位局部突起。
(2)胸廓凹陷:一侧或局限性胸廓凹陷多见于肺不张、肺萎缩、肺纤维化、广泛肺结核、胸膜增厚粘连、肺叶切除术后等。此时,因健侧代偿性肺气肿而膨隆,两侧胸廓不对称的表现更加明显。
6.脊柱畸形所引起的胸廓变形 脊柱前凸多发生在腰椎,对胸廓外形无影响。脊柱后凸畸形(驼背)多发生在胸椎,胸椎向后凸起,胸廓上下径缩短,肋骨靠拢,胸骨向内牵拉(图7-5),常见于胸椎结核、强直性脊柱炎、老年人、骨质软化症。脊椎侧凸畸形时,外凸侧肩高,肋间隙增宽,而对侧肋间隙变窄,见于胸椎疾患、长期姿势不正或发育畸形。
上述各种情况均可导致胸腔内器官移位,严重者可引起呼吸、循环功能障碍。
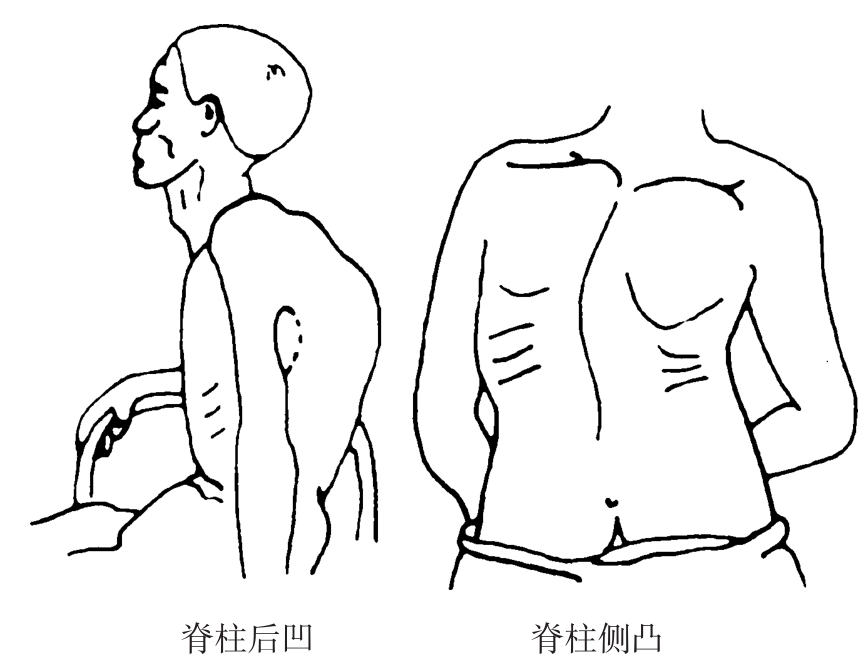
图7-5 脊柱畸形引起的胸廓变形
二、胸壁检查
1.胸壁静脉 正常胸壁无明显静脉可见。在哺乳期,女性乳房附近的皮下静脉可较明显;皮下脂肪较少者的侧胸壁也可见浅静脉。上腔静脉或下腔静脉回流受阻建立侧支循环时,胸壁静脉可充盈或曲张,对于显露、充盈或曲张的静脉应检查血流方向进行鉴别(见第八章腹部检查)。
2.皮下气肿 气体存积于皮下时,称皮下气肿(subcutaneous emphysema)。皮下气肿时,胸壁外观肿胀,指压可凹陷,但去掉压力后则迅速恢复原形。按压时引起气体在皮下组织内移动,有捻发感或握雪感。用听诊器按压皮下气肿部位时,可听到类似用手指搓捻头发的声音,称皮下气肿捻发音。胸部皮下气肿是由肺、气管、胸膜受伤或病变,气体自病变部位逸出,存积于皮下所致,也偶见于产气杆菌感染或气胸穿刺引流时。严重胸部皮下气肿,可向颈部、腹部或其他部位皮下蔓延。
3.胸壁压痛 用手指轻压或轻叩胸壁,正常人无疼痛感觉。胸壁炎症、肿瘤浸润、肋软骨炎、肋间神经痛、带状疱疹、肋骨骨折等,可有局部压痛。压胸试验是诊断外伤性肋骨骨折的重要体征。病人站立或坐位,检查者一手抵住患者脊柱,另一手压迫胸骨,两手轻轻对挤,如果在胸侧壁上某处出现疼痛,则表明该处肋骨骨折(图7-6)。骨髓异常增生时,常有胸骨压痛或叩击痛,见于白血病患者。
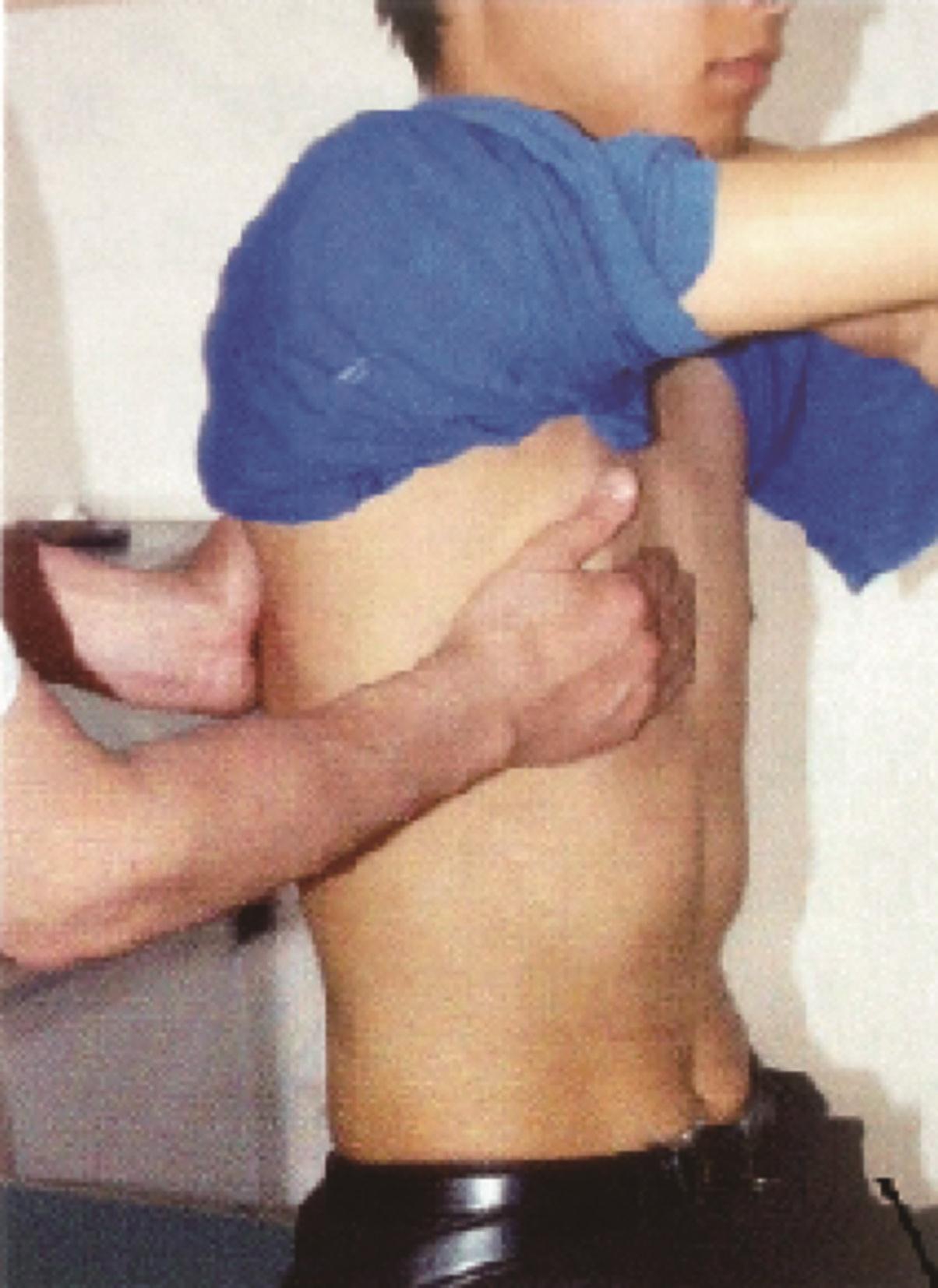
图7-6 压胸试验
4.肋间隙回缩或膨隆 吸气时肋间隙回缩提示呼吸道阻塞,因吸气时气体不能自由地进入肺内。肋间隙常与锁骨上窝和胸骨上窝同时发生凹陷,称为“三凹征”。肋间隙膨隆见于大量胸腔积液、张力性气胸或严重肺气肿。胸壁肿瘤、主动脉瘤、儿童期心脏明显肥大者,相应部位的肋间隙亦常膨出。
三、乳房检查
正常情况下,儿童及成年男性的乳头一般位于锁骨中线第4肋间。女性乳房在青春期逐渐长大呈半球形,乳头也逐渐长大成圆柱状。孕妇及哺乳期妇女的乳房增大,向前突出或下垂,乳晕扩大,色素加深,乳房浅表静脉可扩张。成年、老年妇女乳房多下垂呈袋状。
检查时光线应充足,前胸充分暴露,被检查者取坐位或仰卧位,必要时取前倾位。检查应按正确的顺序,先检查健侧,后检查患侧,除检查乳房外,还应检查引流乳房部位的淋巴结。先视诊后触诊。男医师检查女性患者的乳房时应有患者的家属或女医护人员在场。
(一)视诊
注意两侧乳房的大小、对称性、外表、乳头状态、有无溢液及乳房淋巴引流区等。
1.大小、对称性 正常女性坐位时,两侧乳房基本对称,但大小可略有差别,此为两侧乳房发育程度不同的结果,两乳头一般在同一水平。一侧乳房明显增大可能为先天畸形、一侧哺乳,也可能为乳房炎症或有较大的肿物。一侧乳房明显缩小多因发育不全所致。
2.外表 乳房外表发红、肿胀并伴疼痛、发热者,见于急性乳腺炎。乳房皮肤表皮水肿隆起,毛囊及毛囊孔明显下陷,皮肤呈“橘皮样”(peaud'orange),多为浅表淋巴管被乳癌堵塞后局部皮肤出现淋巴性水肿所致。
肿瘤累及Cooper韧带使其缩短而致肿瘤表面皮肤回缩而内陷,形成乳房酒窝征(dimpling of the breast)。此征虽可见于外伤或炎症,如无相应病史则常提示恶性肿瘤的可能。
乳房溃疡和瘘管见于乳腺炎、结核或脓肿。单侧乳房浅表静脉扩张常是晚期乳癌或肉瘤的征象;妊娠、哺乳也可引起乳房浅表静脉扩张,但常是双侧性的,且乳房明显增大,向前突出或下垂,乳晕扩大,色素加深。
3.乳头状态 乳头内陷(nipple retraction)如系自幼发生,为发育异常。近期发生的乳头内陷或位置偏移,可能为癌变或炎症。令病人两臂高举过头,乳头内陷可更加明显。乳头出现分泌物提示乳腺导管有病变,血性分泌物见于乳管内乳头状瘤、乳癌;黄色或黄绿色溢液常是乳房囊性增生病的表现,偶见于乳癌;棕褐色溢液多见于乳管内乳头状瘤或乳房囊性增生病。
4.男性乳房发育 见于各种原因所致的睾丸功能不全(雌激素过多)、肝硬化所致的雌激素蓄积、肾上腺皮质激素分泌过多或垂体泌乳素瘤等。
(二)触诊
被检查者采取坐位,先两臂下垂,然后双臂高举超过头部或双手叉腰再进行检查。若采取仰卧位检查,可置一枕头于肩胛骨下,使乳房能够对称地位于胸前。
先触诊检查健侧乳房,再检查患侧。检查者以并拢的手指掌面平置于乳房上,应用指腹略施压力,以旋转或来回滑动的方式进行触诊,切忌用手指将乳房提起来触摸。按外上(包括角状突出)、外下、内下、内上、中央(乳头、乳晕)各区的顺序由浅入深进行滑动触诊,然后检查淋巴引流部位——腋窝、锁骨上下窝等处淋巴结(图7-7)。
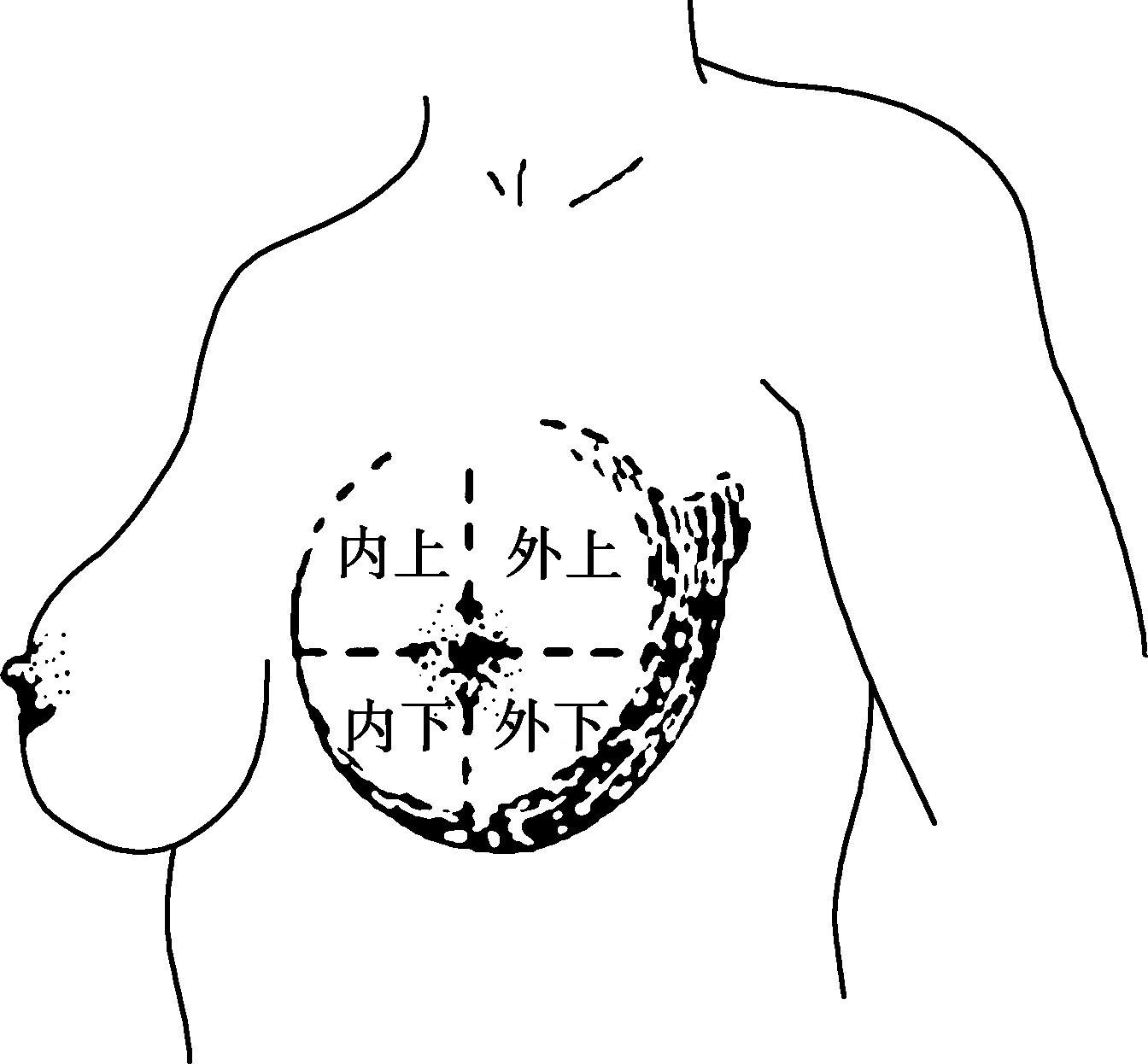
图7-7 乳房病变的定位
正常乳房有一种细软的弹力感和颗粒感,青年女性的乳房较软并呈均一性,随年龄增长而有结节感,一般无压痛,老年人乳房多松弛。乳房由腺体组织的小叶组成,当触及小叶时,切勿误认为肿块。如乳房变为较坚实而无弹性,提示皮下组织受肿瘤或炎症浸润。乳房压痛多系炎症所致,恶性病变一般无压痛。
触及乳房包块时,应注意其部位、大小、外形、硬度、压痛及活动度(图7-8)。
(1)定位:以乳头为中心,按时钟的方向和肿块距乳头的距离来描述,如:沿1点钟方向距乳头3cm。
(2)大小:以横径、上下径和前后径多少厘米来描述。
(3)外形:是否规则,表面是否光滑,肿块与周围是否有粘连。
(4)硬度:分为柔软、囊性、中等硬度和坚硬如石等。
(5)压痛:炎症性病变可有中度到重度压痛,而恶性病变常无压痛。
(6)活动度:良性病变的包块早期可活动,但随着病情发展活动度则不断降低而固定。
(三)乳房的常见病变
乳房肿块见于乳癌、乳房纤维腺瘤、乳管内乳头状瘤、乳房肉瘤、乳房囊性增生病、结核、慢性脓肿、乳管堵塞等。良性肿块一般较小,形状规则,表面光滑,边界清楚,质地不硬,无粘连而活动度大。恶性肿瘤以乳癌最常见,多见于中年以上的妇女,肿块形状不规则,表面凹凸不平,边界不清,压痛不明显,质地坚硬,早期恶性肿瘤可活动,但晚期可与皮肤及深部组织粘连而固定(图7-9),易向腋窝等处淋巴结转移,尚可有“橘皮样”皮肤表现、乳头内陷及血性分泌物。
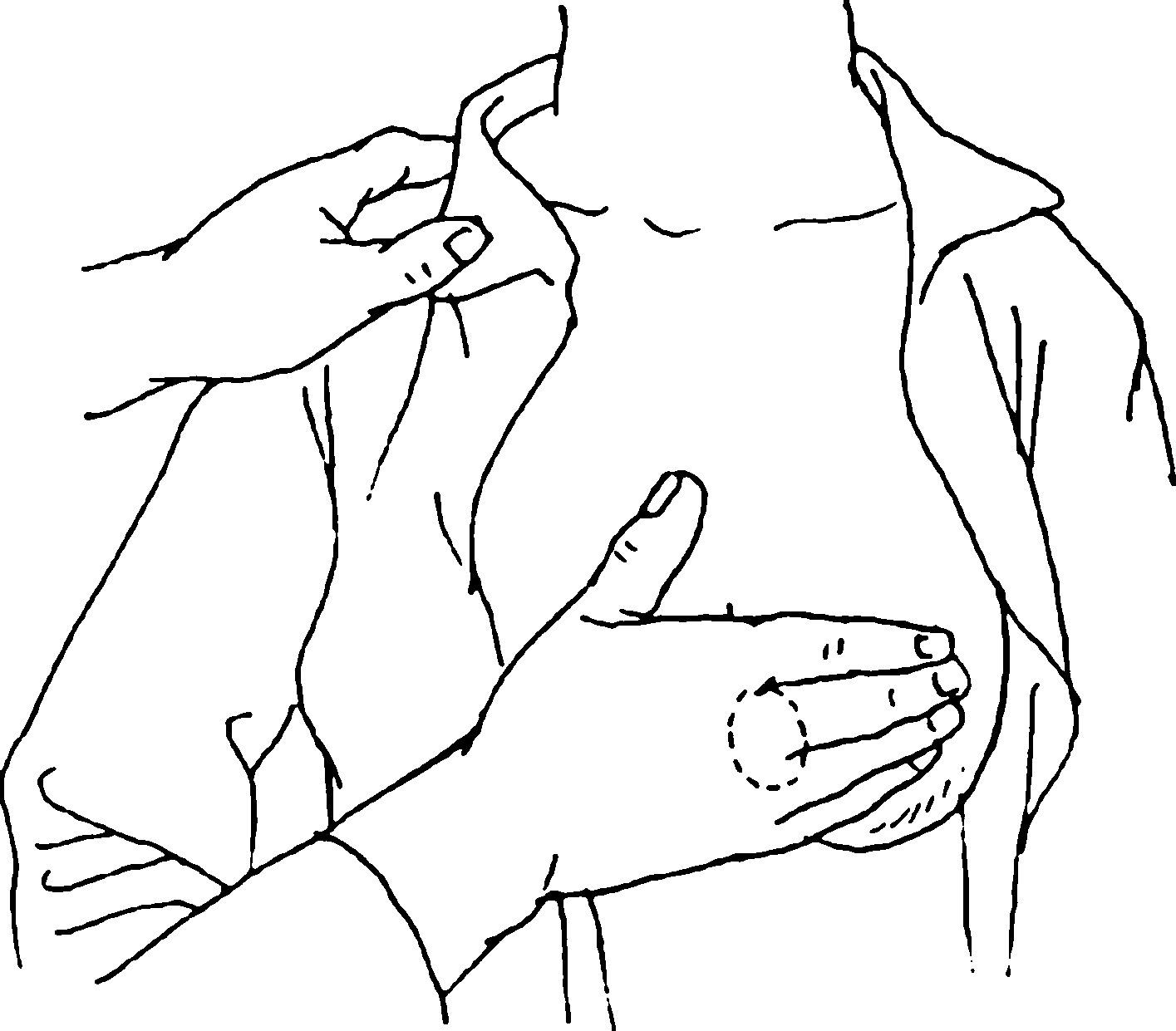
图7-8 以手掌的前半部触诊乳房肿块
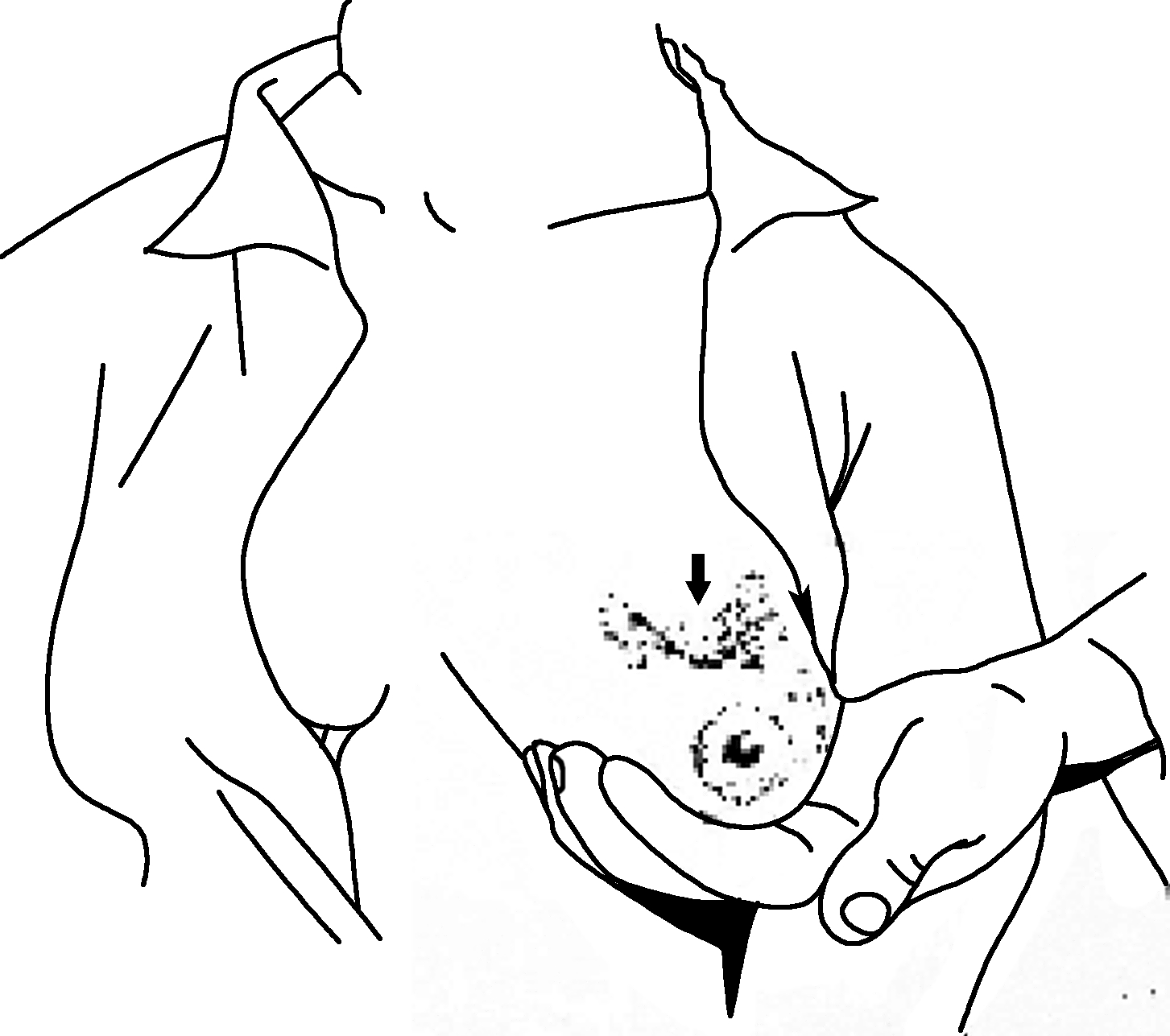
图7-9 乳癌时皮肤与深部组织粘连
急性乳腺炎常发生于哺乳期妇女,尤其是初产妇更为多见,亦可见于青年女子和男性。乳房红、肿、热、痛,常局限于一侧乳房的某一象限。触诊有明显压痛的硬块,患侧腋窝淋巴结肿大并有压痛,伴寒战、发热及出汗等全身中毒症状,周围白细胞计数明显增高。


